CML-Therapie Lange und gut leben
 Ist die CML im Blut nicht mehr nachweisbar, können Patienten ihre Medikamente absetzen.
© tussik – stock.adobe.com
Ist die CML im Blut nicht mehr nachweisbar, können Patienten ihre Medikamente absetzen.
© tussik – stock.adobe.com
Auch wenn es sich bei der CML um eine anfangs schleichende Bluterkrankung handelt, muss sie sofort therapiert werden. Andernfalls entsteht eine schneller verlaufende Form.
Ursache in Philadelphia entdeckt
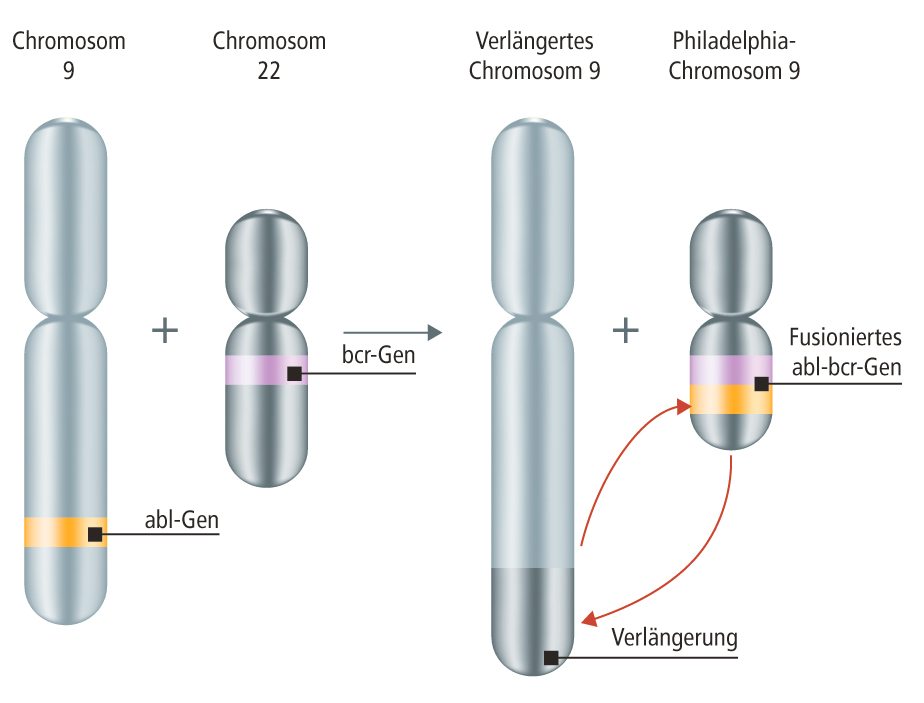
Die Krankheit entsteht aus einer veränderten Knochenmarkstammzelle mit fast immer demselben genetischen Defekt. Forscher entdeckten ihn einst im US-amerikanischen Philadelphia. Seit dem heißt diese genetische Veränderung auch Philadelphia-Chromosom.
Wie entsteht das Philadelphia-Chromosom?
„Im Knochenmark wird die normale Blutbildung verdrängt und die typischen Symptome einer Leukämie treten auf“, sagt Prof. Dr. Martin C. Müller. Der Leukämie-Experte ist Facharzt für Innere Medizin mit Spezialisierung auf Hämatologie und Onkologie und CEO des Institute for Hematology and Oncology (IHO) in Mannheim. „Patienten fühlen sich beispielsweise abgeschlagen und müde, haben keinen Appetit oder verlieren Gewicht.“
Phasen der CML
In Deutschland wird die CML bei 50–60 % der Patienten zufällig im Rahmen routinemäßiger Blutuntersuchungen entdeckt. Denn die erste chronische Phase verläuft oft ohne Symptome und kann bis zu zehn Jahre andauern.
- chronische Phase: Die Anzahl der Leukämiezellen ist gering. Es können Müdigkeit, Gewichtsverlust oder Oberbauchschmerzen auftreten.
- akzelerierte Phase: Es bilden sich immer mehr Leukämiezellen, sie verdrängen die normale Blutbildung. Patienten sind z.B. müde, infekt- und blutungsanfällig.
- Blastenkrise: Die CML-Zellen vermehren sich rasant. Eine Blastenkrise muss sofort behandelt werden, sonst wird sie schnell lebensbedrohlich.
Die Diagnose erfolgt anhand von Blutuntersuchungen. Zusätzlich empfehlen Hämatologen eine Knochenmarkuntersuchung. Sie liefert weitere wichtige Informationen, denn dort können zusätzliche Chromosomen-Veränderungen entdeckt werden, die dann entscheidend für die Prognose sind.
Medikamente blockieren unkontrollierte Zellteilung
„Wir behandeln Betroffene mit Medikamenten aus der Gruppe der sogenannten Tyrosinkinasehemmer. Sie bekämpfen die Erkrankung zielgerichtet, nämlich dort, wo sie entsteht“, so Prof. Müller. Das Philadelphia-Chromosom bildet ein fehlerhaftes Protein, was dazu führt, dass sich Leukämiezellen unkontrolliert teilen. Tyrosinkinasehemmer unterdrücken dieses Protein und blockieren damit die unablässige Zellteilung.
Nebenwirkungen nicht eigenständig bekämpfen
Tyrosinkinasehemmer gibt es als Tabletten oder Kapseln. Die Medikamente können Nebenwirkungen hervorrufen. Dazu gehören Wassereinlagerungen, Übelkeit, Durchfälle, Kopf- oder Bauchschmerzen. „Nebenwirkungen sind normalerweise gut in den Griff zu bekommen“, erklärt Prof. Müller und mahnt: „Betroffene dürfen nicht den Fehler machen, ihre Medikamente selbstständig zu reduzieren.“ Nebenwirkungen müssen stets mit dem behandelnden Arzt besprochen werden. Der passt dann die Therapie an und stellt sie ggf. auf andere Medikamente um.
Therapieerfolg nur bei exakter Einnahme
„Wichtig ist, dass sich Patienten an die Therapievorgaben halten – vor allem an die exakte Dosierung der Medikamente. Bereits zehn Prozent weniger Tabletten können zu einem völligen Versagen der Therapie führen“, erläutert Prof. Müller. Auch sind die Rahmenbedingungen der Einnahme genau zu befolgen, wie etwa der zeitliche Abstand zu den Mahlzeiten. Zudem sollten Patienten ihre Therapie anderen behandelnden Ärzten mitteilen, damit keine unerwünschten Wechselwirkungen mit anderen Medikamenten auftreten. Die Einnahme der Tyrosinkinasehemmer erfolgt täglich.
Heilungsraten werden steigen
„Diese tägliche Einnahme ist die beste Möglichkeit, die CML zu kontrollieren. Kontrolle ist jedoch nicht mit Heilung zu verwechseln“, erklärt Prof. Müller und ergänzt: „Wir werden immer zuversichtlicher, dass auch die Heilungsraten weiter steigen.“ Mediziner sehen eine CML als geheilt an, wenn sie selbst mit den empfindlichsten Messmethoden nicht mehr nachweisbar ist und der Patient keine Therapie mehr braucht – wohlwissend, dass meist noch vereinzelte bösartige Zellen im Körper vorhanden sind. Diese werden aber mit dem körpereigenen Immunsystem im Griff gehalten.
Vielversprechende neue Medikamentengeneration
Patienten können ihre Medikamente absetzen, sobald die CML nicht mehr nachweisbar ist. Voraussetzung ist eine engmaschige Kontrolle. „Wir wissen, dass wir mit der neuen Generation von Tyrosinkinasehemmern noch schnellere und noch höhere Heilungsraten erreichen“, verspricht Prof. Müller. Wichtig bei jeglichem Absetzen von Tyrosinkinasehemmern ist, dass für circa ein Jahr alle vier Wochen eine Verlaufsmessung im Blut erfolgt anstatt des sonst üblichen Drei-Monats-Intervalls. Sollte die Tumorlast, also die Zahl der bösartigen Zellen, wieder über einen Wert von 0,1 Prozent ansteigen, muss das Medikament wieder angesetzt werden, um den Patienten nicht zu gefährden.
Bei einigen Patienten gelingt die Heilung nicht. Doch das ist kein Grund zur Sorge. Denn der Begriff Heilungsrate ist bei dieser Krebserkrankung nicht gleichzusetzen mit Überlebensrate. „Im Gegenteil, die Lebenserwartung von CML-Patienten kann mittlerweile als eine normale betrachtet werden“, beruhigt Prof. Müller. Sie müssen lediglich die Therapie fortsetzen.